کاربرد آنتیبیوگرام در تشخیص مقاومتهای خاص مثل ESBL و MRSA
مقدمه
مقاومتهای میکروبی یکی از بزرگترین تهدیدهای قرن حاضر برای سلامت عمومی محسوب میشوند. ظهور باکتریهای مقاوم به چندین دارو (MDR)، مقاوم به درمانهای خط آخر (XDR) و حتی موارد نادر مقاوم به همه داروها (PDR) باعث شده است که پزشکان و پژوهشگران به دنبال ابزارهای دقیقتر برای شناسایی و مدیریت این پدیده باشند. آنتیبیوگرام دیسکی، که یکی از متداولترین و استانداردترین روشهای سنجش حساسیت آنتیبیوتیکی است، نهتنها در انتخاب درمان مناسب نقش دارد، بلکه ابزاری کلیدی برای تشخیص مقاومتهای خاص باکتریایی به شمار میرود.
آنتیبیوگرام و اهمیت تشخیص مقاومتهای خاص
روش دیسک دیفیوژن با وجود سادگی، اطلاعات بسیار ارزشمندی درباره الگوهای مقاومت باکتریها ارائه میدهد. برخی دیسکها بهطور اختصاصی طراحی شدهاند تا مقاومتهای خاص مانند متیسیلین در استافیلوکوکها یا تولید ESBL در انتروباکتریاسهها را آشکار کنند. شناسایی این مقاومتها برای درمان بالینی، کنترل عفونتهای بیمارستانی و سیاستگذاری دارویی اهمیت حیاتی دارد.
MRSA و نقش آنتیبیوگرام در شناسایی آن
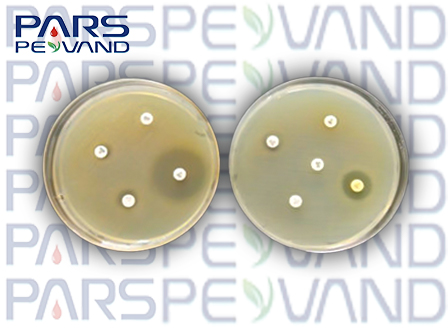
استافیلوکوکوس اورئوس مقاوم به متیسیلین یا MRSA، یکی از مهمترین عوامل عفونتهای بیمارستانی و جامعهای است. این سویهها دارای ژن mecA هستند که منجر به تولید پروتئین PBP2a میشود و به باکتری توانایی مقاومت در برابر تمامی بتالاکتامها (شامل پنیسیلینها و سفالوسپورینها) را میدهد. برای شناسایی MRSA در آنتیبیوگرام از دیسک سفوکسیتین (30 µg) یا در برخی موارد از دیسک اگزاسیلین (1 µg) استفاده میشود. سفوکسیتین به دلیل حساسیت و اختصاصیت بالاتر، توسط CLSI بهعنوان انتخاب اول توصیه میشود. قطر هاله مهاری ≤ 21 میلیمتر معمولاً نشاندهنده وجود MRSA است.
ESBL و کاربرد دیسکهای ترکیبی در تشخیص آن
ESBL یا Extended Spectrum Beta-Lactamases، آنزیمهایی هستند که توسط برخی باکتریهای گرم منفی مانند اشرشیا کلای و کلبسیلا پنومونیه تولید میشوند و سبب مقاومت در برابر سفالوسپورینهای نسل سوم (مانند سفتریاکسون و سفوتاکسیم) و آزترئونام میگردند. روش دیسک دیفیوژن برای شناسایی ESBL شامل استفاده از دیسکهای سفوتاکسیم و سفتازیدیم بهتنهایی و همراه با کلاولانیک اسید است. اگر قطر هاله در حضور کلاولانیک اسید به میزان ≥ 5 میلیمتر افزایش یابد، سویه بهعنوان تولیدکننده ESBL شناسایی میشود. این تست به نام Combined Disk Test (CDT) شناخته میشود.
مزایا و محدودیتهای آنتیبیوگرام در تشخیص MRSA و ESBL
مزایا:
- روشی ساده، کمهزینه و در دسترس برای اکثر آزمایشگاهها
- امکان غربالگری سریع بیماران مشکوک
- استانداردسازی توسط CLSI و EUCAST
محدودیتها:
- نیازمند رعایت دقیق شرایط آزمایشگاهی برای جلوگیری از نتایج کاذب
- عدم شناسایی سایر مقاومتهای پیچیدهتر (مانند کارباپنمازها) بدون تستهای تکمیلی
- زمانبر بودن نسبت به روشهای مولکولی
مقایسه با روشهای مولکولی
هرچند تکنیکهای مولکولی مانند PCR و Real-time PCR توانایی شناسایی سریع و دقیق ژنهای mecA در MRSA یا bla-CTX-M و bla-SHV در ESBLها را دارند، اما هزینه بالا و نیاز به تجهیزات پیشرفته باعث شده است که آنتیبیوگرام دیسکی همچنان بهعنوان روش خط اول در بسیاری از آزمایشگاهها باقی بماند. در بسیاری از مراکز، آنتیبیوگرام بهعنوان روش غربالگری و تستهای مولکولی برای تأیید نهایی بهکار میروند.
اهمیت بالینی و اپیدمیولوژیک
تشخیص سریع MRSA و ESBL نهتنها در انتخاب درمان صحیح اهمیت دارد، بلکه در کنترل عفونتهای بیمارستانی و جلوگیری از انتشار سویههای مقاوم نیز نقش کلیدی ایفا میکند. بهعنوان مثال، جداسازی بیماران آلوده به MRSA در بخشهای بستری یا گزارشدهی سریع سویههای ESBL به کمیتههای کنترل عفونت، اقداماتی هستند که میتوانند از شیوع مقاومت جلوگیری کنند.
ترکیب آنتیبیوگرام با تستهای فنوتیپی تکمیلی
اگرچه دیسک دیفیوژن اطلاعات ارزشمندی میدهد، اما در برخی موارد نیاز به تستهای تکمیلی برای تأیید نتایج وجود دارد. برای مثال MRSA علاوه بر دیسک سفوکسیتین، استفاده از تستهای آگلوتیناسیون لاتکس جهت شناسایی PBP2a بهعنوان تست تکمیلی توصیه میشود. برایESBL تستهای فنوتیپی دیگری مانند Double Disk Synergy Test (DDST) میتوانند دقت بیشتری در شناسایی ESBLها فراهم کنند. این ترکیب از روشها موجب افزایش حساسیت و اختصاصیت در تشخیص مقاومتهای پیچیده میشود.
اثر تشخیص صحیح بر انتخاب درمان
شناسایی دقیق مقاومتهای خاص، تأثیر مستقیمی بر انتخاب درمان دارد. در عفونتهای ناشی از MRSA، داروهایی مانند وانکومایسین، لاینزولید یا دپتوماسین جایگزین بتالاکتامها میشوند. در مقابل، در مواجهه با باکتریهای ESBL مثبت، کارباپنمها مانند مروپنم و ایمیپنم بهترین گزینه محسوب میشوند. بنابراین آنتیبیوگرام نقشی حیاتی در کاهش شکست درمانی و جلوگیری از مصرف بیرویه داروهای ناکارآمد دارد.
نتیجهگیری
آنتیبیوگرام دیسکی با وجود قدمت و سادگی، همچنان ابزاری قدرتمند در شناسایی مقاومتهای خاص مانند MRSA و ESBL به شمار میرود. استفاده صحیح از این روش در کنار تکنیکهای مولکولی میتواند به بهبود درمان بیماران، کاهش مرگومیر ناشی از عفونتهای مقاوم و کنترل اپیدمیهای بیمارستانی کمک شایانی نماید. در شرایطی که مقاومتهای دارویی رو به افزایش است، آموزش و بهکارگیری درست آنتیبیوگرام میتواند یکی از ابزارهای مهم در جنگ جهانی علیه مقاومت میکروبی باشد.
منابع
Performance Standards for Antimicrobial Susceptibility Testing
Breakpoint tables for interpretation of MICs and zone diameters
Antibiotic susceptibility testing by a standardized single disk method
Kirby-Bauer Disk Diffusion Susceptibility Test Protocol
Waves of resistance: Staphylococcus aureus in the antibiotic era
Extended-spectrum β-lactamases: a clinical update
Multidrug-resistant, extensively drug-resistant and pandrug-resistant bacteria
