وبلاگ
آزمایش آنتی بادی بعد از تزریق واکسن کرونا

آزمایش آنتی بادی کرونا در حال حاضر توسط افراد زیادی در سراسر دنیا انجام می شود تا متوجه شوند آیا به بیماری کرونا مبتلا شدهاند یا خیر.
افرادی که واکسن کرونا را دریافت کردهاند، بیش از دیگران تمایل دارند آزمایش آنتی بادی را انجام دهند تا از میزان تأثیر واکسن کرونا بر سیستم ایمنی بدن خود مطلع شوند.
در این مقاله به توضیح مطالب زیر می پردازیم:
- پس از تزریق واکسن کرونا چه نوع آنتی بادی تولید میشود؟
- آنتی ژن های ویروس کرونا
- پروتئین RBD ویروس
- مزایای استفاده از قسمت RBD پروتئین اسپایک در تست های سرولوژی
- نقش RBD در تولید واکسن
- انواع واکسن های موجود در ایران و ویژگی های مولکولی آن ها
- کیت های الایزا مناسب برای اندازه گیری آنتی بادی ها پس از تزریق واکسن
سیستم ایمنی پس از مواجهه با واکسن که شامل بخش غیر بیماری زای ویروس است آنتی بادی تولید میکند. به نظر میرسد که تحریک سیستم ایمنی برای تولید آنتی بادی بین ۱۰ تا هزار واحد بینالمللی میتواند از افراد در برابر بیماری به طور نسبی محافظت کند. محققان معتقد هستند که تزریق واکسن می تواند میزان آنتی بادی بدن را به بالای ۳۰۰ واحد افزایش دهد.
پس از تزریق واکسن کرونا چه نوع آنتی بادی تولید میشود؟
بیشتر واکسنهای کرونای تولید شده باید در دو دوز تزریق شوند تا بدن در برابر ویروس مورد نظر ایمن شود. این دو دوز با فاصله زمانی مشخصی تزریق میشود تا بدن فرد حداکثر ایمنی لازم را به دست آورد. با وجود این که دو دوز واکسن کرونا باعث تولید آنتی بادی در بدن میشود، بدن افراد ۱۴ روز پس از دریافت دوز دوم واکسن نسبتاً ایمن می شود.
در واکسنهایی که از اسپایک های پروتئینی ویروس استفاده شده مانند استرازنکا و اسپوتنیک وی، علیه همین قسمت آنتی بادی تولید میشود. همچنین آنتی بادی های اختصاصی برای واکسن هایی که از نوکلئوکپسید برای ایمنی زایی استفاده کرده اند، در بدن تولید میشود.
آنتی بادی کلاس IgM اغلب در اوایل بیماری یا واکسینه شدن توسط سلول های ایمنی تولید میشود. IgG مدت زمان بیشتری پس از ایمنی زایی در بدن باقی میماند و به طور معمول در آزمایشات تحقیقی و بالینی برای ارزیابی ایمنی دراز مدت اندازه گیری میشود.
علاوه بر آنتی بادی هایی که پس از واکسیناسیون تولید می شوند ، افراد ایمنی سلول T را نیز تولید می کنند که ممکن است به همان اندازه مهم باشد، اما اندازه گیری آن دشوارتر است و در آزمایش آنتی بادی نشان داده نمی شود.
آنتی ژن های ویروس کرونا
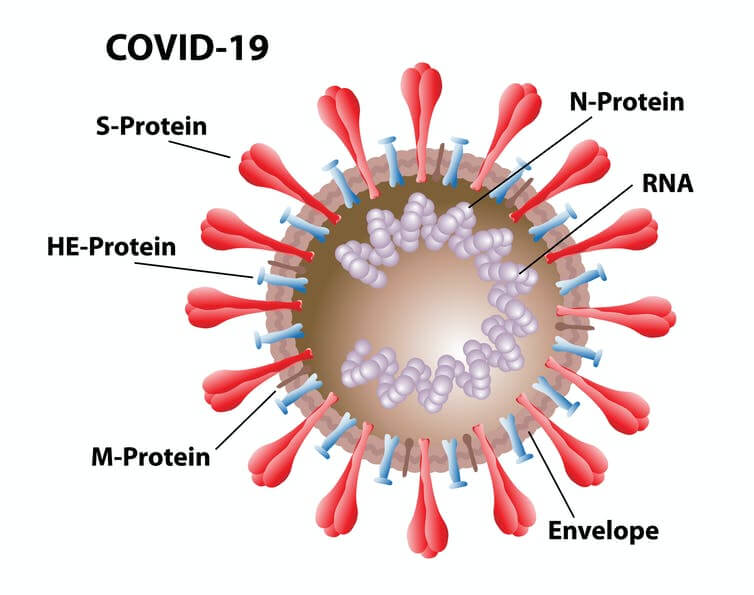
دو آنتی ژن مهم ويروس 2-SAR–CoV كه عليه آنها آنتي بادي ها توليد مي شود، گليكوپروتئين اسپايک (S) و فسفو پروتئين نوكلئو كپسيد (N) هستند.
پروتئين N نیز يک پروتئين ايمنيزايي بسیار قوی است كه به RNA متصل شده و نقش ساختاری و غیرساختاری را در عفونت 2-SAR–CoV ايفا مي كند. ایـن آنتـی ژن نقـش مهمـی در پاتوژنز بیماری دارد.
پروتئين S برای ورود ويروس به سلول ميزبان ضـروری اسـت و در سطح ویروسی وجود دارد. این پروتئین بـه سلول های میزبان متصل شده و ورود ويروس را تسهيل مي كنند. هر مونومر پروتئين S حاوی دو زير واحد S1 و S2 است كه بـه ترتيب اتصال و همجوشي غشايي را تسهيل مي كنند. زير واحد هاي S1 و S2 ممكن است بـه صـورت جداگانـه يـا بـه صورت كامل به عنوان آنتي ژن براي آزمايش سرولوژيک استفاده شوند.
پروتئین RBD ویروس
اشكال متعدد پروتئين S مانند S كامل (S2+S1)، زير واحد S1 يا دامنه اتصـال گيرنده (RBD) ، بـه عنـوان آنتی ژن مورد استفاده قرار مي گيرند. زير واحد S2، كه شامل مناطق حفاظت شده بين كرونا ويروس هاست، ويژگی كمتری از RBD دارد.
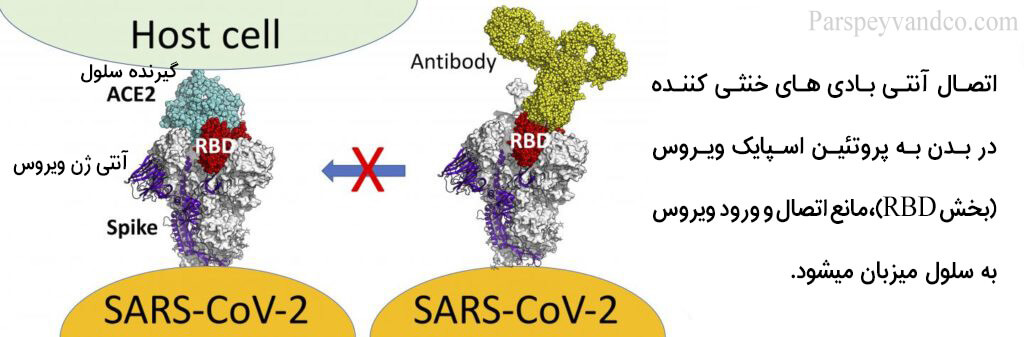
RBD بخشی از پروتئين S1 است كه به آنزيم تبديل كننده آنژيوتانسين 2 (ACE2) كه گيرنده 2-SARS-CoV است متصل مي شود.
مزایای استفاده از قسمت RBD پروتئین اسپایک در تست های سرولوژی
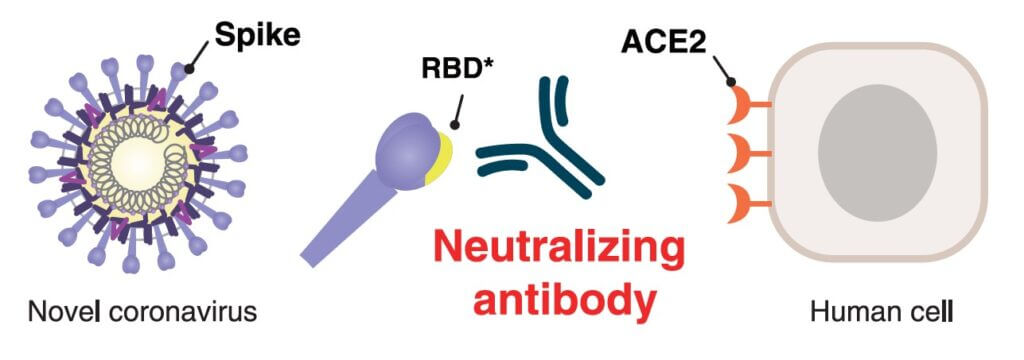
منطقه RBD نسبت به سایر دامنه های پروتئین اسپايک بين كرونا ويروس ها كمتر حفاظت شده و دارای ویژگی بالایی است. بنابراين می تواند به عنوان هدف اصلی برای آنتی بادی های ضد 2-SARS-CoV به كار رود.
آنتی بادی های ضد اسپايک مـی تواننـد اتصـال پروتئين S بـه گيرنده سلولي hACE2 كـه واسـطه اتصـال 2-SARS-CoV و ورود به سلول های هدف است را مسدود كنند.
بين سطح آنتی بادیهـای ضد RBD در بيماران و توانایی سـرم بيمار جهـت خنثي سازي ويروس 2-SARS-CoV یک رابطه مشخص وجود دارد. آنتی بادی های ضد آنتی ژن N چند ماه پس از بیماری در سرم شروع به کاهش نموده در صورتی که آنتی بادی های ضد پروتئین RBD همچنان در سرم بیمار قابل شناسایی هستند.
بنابراين يك روش الایزای ساده مبتنی بر RBD مي توانـد ابـزاري مفيـد بـراي شناسايي اهداكنندگان پلاسماي خون باشد.
نقش RBD در تولید واکسن
پروتئین RBD ویروس کرونا یکی از اهداف اصلی برای تولید واکسن است. زیرا این بخش محل مهمی بوده که ویروس با گیرنده سلول میزبان موسوم به آنزیم تبدیل کننده آنژیوتانسین 2 (2 ACE) درگیر میشود.
آنتی بادی های ضد S-RBD پس از تماس با SARS-CoV-2 از پاسخ ایمنی از نوع هومورال ناشی می شوند.
انواع واکسن های موجود در ایران و ویژگی های مولکولی آن ها
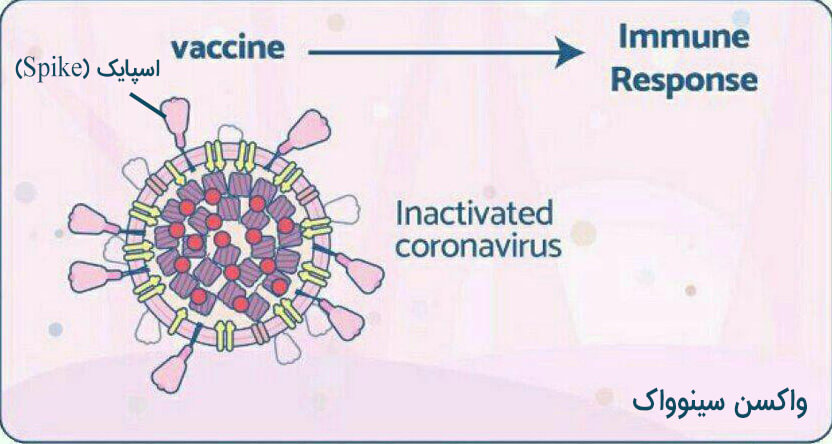
واکسن تولیدی شرکت چینی به نام سینوواک (Sinovac) :
این واکسن از نوع ویروس کرونای غیرفعال شده است. در تولید این واکسن، قسمتی از ویروس غیرفعال شده،داخل سلول کلیهی نوعی میمون قرار گرفته و وارد بدن میشود. پس از ورود به بدنبا تحریک سیستم ایمنی، به تولید آنتی بادی و ایجاد محافظت در برابر بیماری کووید19 کمک میکند.
این واکسن توسط کشور چین ساخته شده و در کشورهای مختلف مانند ترکیه و برزیل مطالعه بالینی شده است. تعداد زیادی از کشورها برای تولید مشترک آن مانند برزیل و اندونزی و هند که از تولید کنندگان بزرگ واکسن هستند قرارداد بسته اند. در کشور چین در حال استفاده محدود است و اندونزی اولین محموله آن را برای مصرف وارد کرده است. دو نوبت واکسن به فاصله 2 هفته تزریق می شود. در دمای یخچال نگهداری می شود.
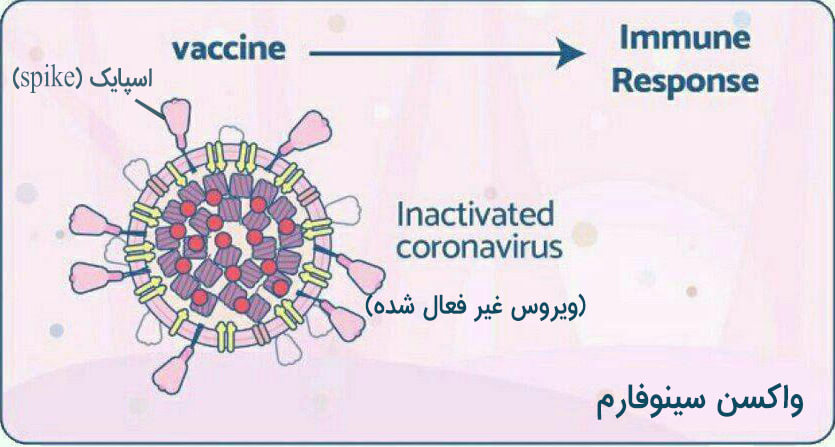
واکسن تولیدی شرکت های چینی سینو فارم (Sinopharm) :
این واکسن نیز از نوع ویروس غیر فعال شده است. در فرایند ساخت این واکسن، از تکنولوژی که دهه ها کاربرد داشته است، استفاده شده است. بخشی از ویروس غیر فعال شده وارد بدن میشود و منجر به تحریک سیستم ایمنی میگردد. این واکسن برای سنین 18 الی 59 سال تایید شده است اما نتایج تحقیقات در تمام گروه های سنی بالای 3 سال، امیدوار کننده بوده است. واکسن سینو فارم در شهرهای ووهان و پکن. در بحرین و امارات متحده عربی تاییدیه مصرف گرفته است. دو نوبت واکسن به فاصله 3 هفته تزریق می شود. در دمای یخچال نگهداری می شود.
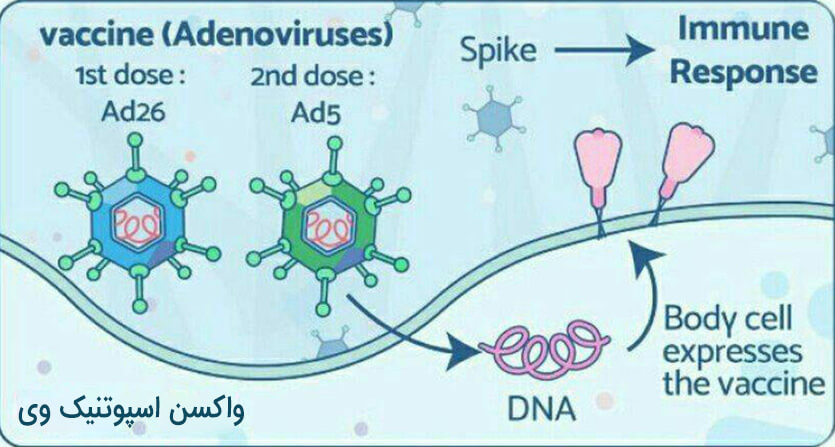
واکسن تولیدی شرکت روسی گامالیا ( اسپوتنیک وی) :
این واکسن بر مبنای استفاده از یک ویروس غیرفعال شده بعنوان حامل آنتی ژن واکسن است. از آدنو ویروس غیرفعال شده بعنوان حامل استفاده می کند. 2 نوبت از واکسن به فاصله 3 هفته تزریق می شود. در حال مطالعه جهت تولید نوع قابل نگهداری در دمای یخچال هستند ولی در حال حاضر واکسن آنها باید در فریزر نگهداری شود.
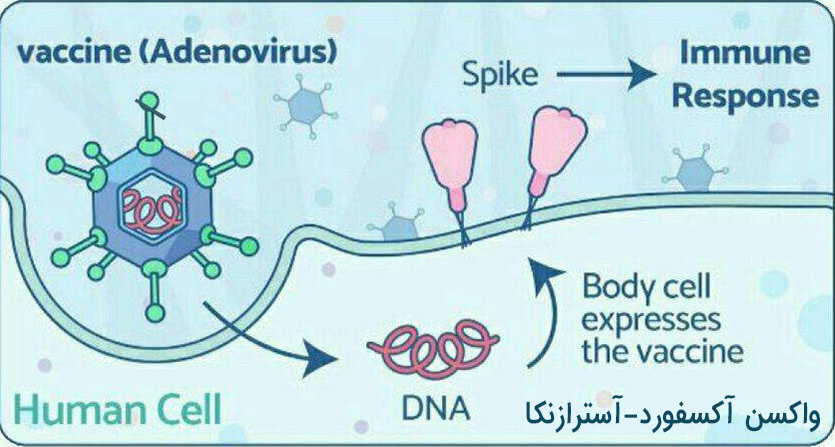
واکسن تولیدی شرکت انگلیسی سوئدی آکسفورد-آسترازنکا (Oxford/AstraZeneca):
این واکسن بر مبنای استفاده از یک ویروس غیرفعال شده به عنوان حامل آنتی ژن واکسن است. در فرایند تولید این واکسن، بخشی از پروتئین ویروس کرونا، استخراج میشود. سپس در یک آدنو ویروس زنده که به طوری تغییر داده شده است که قابلیت بیماری زایی در بدن انسان ندارد، قرار داده میشود. پس از ورود به بدن، با تحریک سیستم ایمنی آنتی بادی علیه ویروس ساخته میشود.
2 نوبت از واکسن به فاصله 4 هفته تزریق می شود. مطالعات این واکسن در کشورهای مختلفی انجام شده و برای تولید 2 میلیارد دوز واکسن تا انتهای سال آینده برنامه ریزی کرده است. در دمای یخچال نگهداری می شود.
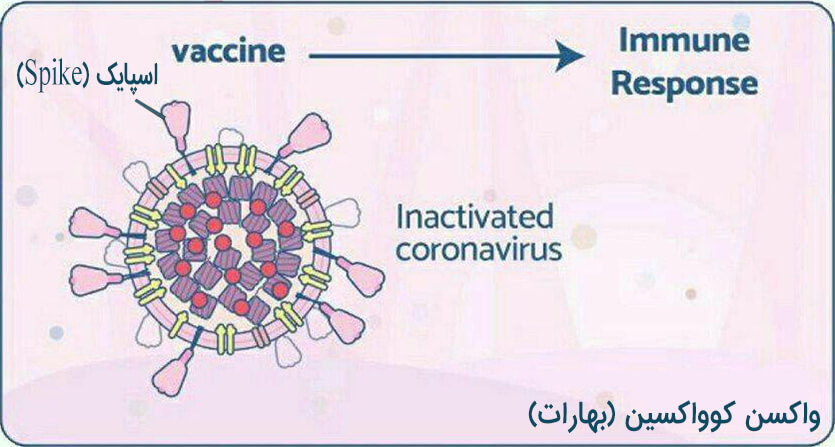
واکسن تولیدی شرکت بهارات هندوستان (Bharat Biotech):
واکسن کواکسین نوع ویروس غیرفعال شده است. در حال حاضر مطالعه روی 25800 نفر در گروه سنی بالای 18 سال در حال انجام است و در ماههای آینده نتایج آن روشن می شود. دو نوبت واکسن به فاصله 28 روز تزریق می شود. در دمای یخچال نگهداری می شود.
تاثیر این واکسن دو هفته پس از تزریق نوبت دوم آن شروع میشود. در افراد بالای 18 سال مجوز مصرف دارد.
کیت های الایزا مناسب برای اندازه گیری آنتی بادی ها پس از تزریق واکسن
طبق مطالب گفته شده، با سنجش میزان آنتی بادی های ضد S یا ضد RBD می توان به وجود نشانگرهای ایمنی هومورال پس از عفونت کووید پی برد ، زیرا به نظر می رسد این آنتی بادی ها برای مدت طولانی تری در خون باقی می مانند. حضور آنتی بادی ضد RBD در خون نشانگر ایمنی نسبی بدن به ویروس کرونا و عملکرد موثر واکسن میباشد.
پس از واکسیناسیون، آنتی بادی های ضد N (نوکلئوکپسید) نیز علاوه بر آنتی بادی های ضد S یا RBD، میتواند اندازه گیری شود.
برای سنجش میزان آنتی بادی بر ضد پروتئین N کیت کووید-19 IgG دیازیست استفاده میشود. مناسب ترین کیت الایزا برای سنجش آنتی بادی های ضد پروتئین S یا RBD نیز کیت کووید 19 S-RBD دیازیست میباشد که توسط شرکت پارس پیوند عرضه میشود. شما با استفاده از لینک فوق میتوانید نسبت به بررسی و خرید کیت اقدام بفرمایید .
جهت خرید کیت کووید 19 S-RBD دیازیست میتوانید با کارشناسان پارس پیوند تماس بگیرید.
- پیشنهاد بررسی و مطالعه :
- آخرین روش جهت تشخیص پارگی کیسه آب جنین با کمک کیت آمنی تست AMNI TEST
- همه چیز در مورد کیسه پارگی کیسه آب جنین یا پروم PROM